Анатомия и физиология
Яички — это мужские половые железы, которые выполняют как эндокринную, так и экзокринную функции. Яички представляют собой репродуктивные структуры овальной формы, которые находятся в мошонке и разделены мошоночной перегородкой. Форма яичек имеет бобовидную форму и имеет размеры три на пять см в длину и от 2 см до 3 см в ширину.Яички являются железами, которые ответственны за выработку спермы и мужских половых гормонов, андрогенов. Уровни тестостерона контролируются высвобождением лютеинизирующего гормона (ЛГ) из передней доли гипофиза, в то время как уровни фолликулостимулирующего гормона (ФСГ) контролируют выработку спермы.
Важным моментом является процесс созревания и опущения яичек из брюшной полости в мошонку. Во время третьего триместра беременности женщины у плода яички, которые расположены в брюшной полости, начинают опускаться в паховый канал, а затем в мошонку. Они проходят через брюшину, брюшную стенку и паховый канал. Во время развития паховый канал содержит влагалищный отросток, который представляет собой структуру, развивающуюся из брюшины. Нарушение закрытия влагалищного отростка может привести к таким осложнениям, как гидроцеле (водянка яичек) и паховая грыжа.
При нарушении прохождения яичек развивается крипторхизм. Крипторхизм является важным заболеванием, которое необходимо распознать в раннем возрасте не только для сохранения бесплодия, но и для снижения риска рака яичек.
Что такое рак яичка
Рак яичка – это злокачественное новообразование яичек у мужчин, чаще всего диагностируемое в возрасте от 15 до 45 лет. Средний возраст диагностирования опухоли составляет 33 года. Это заболевание является распространённым, которое при своевременном выявлении можно излечить.Опухоль злокачественного характера яичка составляет 1% мужских опухолей и 5% урологических злокачественных новообразований. Заболеваемость раком яичек удвоилась за последние 40 лет. При эффективном лечении прогноз отличный с частотой излечения более 90% и пятилетней выживаемостью более 95%.
Заболеваемость раком яичек выше в промышленных странах. Самая высокая заболеваемость раком яичек наблюдается в Западной и Северной Европе (8,7 и 7,2 на 100 000 мужчин соответственно).
Синхронные контралатеральные опухоли (опухоль, обнаруженная на втором яичке) наблюдаются в 0,6% случаев, а метахронные (опухоли, не связанные друг с другом) контралатеральные опухоли выявляются в 1,9% случаев.
Причины развития рака яичка
Заболевание считается мультифакториальным. Известны как генетические, так и экологические факторы в развитии рака яичек.- крипторхизм,
- нарушение сперматогенеза,
- семейный анамнез злокачественных новообразований мочеполовой сферы,
- наличие опухоли яичка с противоположной стороны,
- инфекции, передающиеся половым путем (вирус папилломы человека, ВИЧ инфекция, вирус Эпштейна-Барра, цитомегаловирус),
- травма яичка.
Крипторхизм является признанным фактором риска рака яичек, при этом отмечается увеличение риска развития заболевания в 2-4 раза. Поскольку крипторхизм чаще встречается с правой стороны, наблюдается небольшое увеличение заболеваемости правосторонним раком яичка.
При наличии близкого родственника, страдающего раком яичек, риск развития опухоли яичка увеличивается до 6-10 раз у сыновей или братьев.
Классификация
Опухоль яичек эпителиального происхождения различаются на основе их клеточного типа. Существует классификация ВОЗ, 2016 года, согласно которой, различают:- Опухоль зародышевых клеток (неоплазия половых клеток in situ),
- Опухоли из неоплазии зародышевых клеток (семинома, эмбриональная карцинома, трофобластическая опухоль, тератома, тератома со злокачественными новообразованиями соматического типа),
- Опухоли зародышевых клеток, не связанные с неоплазией половых клеток (опухоль желточного мешка, предпубертатного типа, сперматоцитарная опухоль),
- Опухоли стромальных клеток (опухоль клеток Лейдига, опухоль клеток Сертоли, гонадобластома),
- Различные неспецифические стромально-клеточные опухоли(аденома, карционома, мезотелиома, аденоматоидная опухоль),
- Опухоли придатка яичка
Важное значение для лечения опухоли яичек имеет стадирование по международной классификации TNM.
- Т1 – опухоль определяется в границах яичка и придатка, а также может распространяться на белочную оболочку.
- Т2 - опухоль локализуется в пределах яичка и придатка, прорастает белочную и влагалищную оболочку.
- Т3 – опухоль распространяется на семенной канатик.
- Т4 – опухоль прорастает семенной канатик и ткани мошонки.
- N1 – наличие регионарных метастазов в лимфоузлах до 2 см в диаметре
- N2 – метастазы в регионарных в лимфоузлах до 5 см
- N3 - метастазы в лимфоузлах более 5 см
Отдаленные метастазы обозначаются латинской буквой М:
- М1 – выявляются отдаленные метастазы (М1а - в легких и не регионарных лимфоузлах, М1b - в других органах).
Клиническая картина
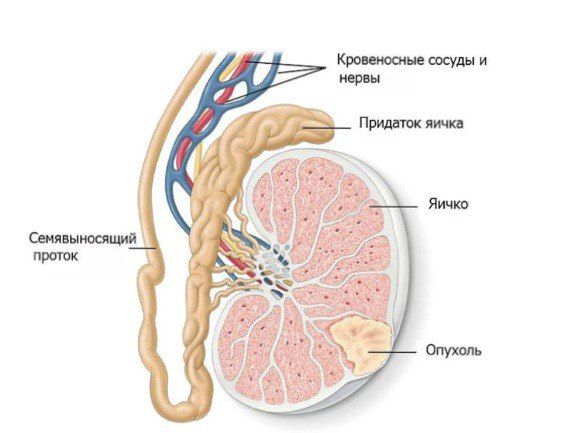 Рак яичка в начальных стадиях не имеет специфических симптомов. Обычно заболевание начинает проявляться односторонней болью в области мошонки. Иногда при осмотре можно выявить безболезненное образование в проекции яичка.
Рак яичка в начальных стадиях не имеет специфических симптомов. Обычно заболевание начинает проявляться односторонней болью в области мошонки. Иногда при осмотре можно выявить безболезненное образование в проекции яичка. Иногда рак яичка сопровождается болевым ощущением. Острая боль отмечается примерно у 10% людей.
Симптомы опухоли яичка:
- боли или дискомфорт в яичке или в мошонке,
- появление жидкости в области мошонки,
- боль в нижней части живота, в паху,
- болезненность при пальпации яичка,
- безболезненная или малоболезненная опухоль в области яичка.
Клинические проявления рака яичка могут быть следующими при наличии метастатического поражения:
- снижение веса,
- повышенная утомляемость,
- усталость,
- кашель,
- одышка,
- увеличение лимфатических узлов в проекции паха,
- отек нижних конечностей,
- тошнота,
- слабость,
- рвота,
- боли в спине.
Своевременная диагностика и лечение имеют решающее значение при наличии опухоли мочеполовой сферы, поскольку злокачественные новообразования яичка имеют отличные показатели излечения из-за высокой чувствительности к химиотерапии с современной химиотерапией на основе цисплатина, радиочувствительности и хирургического удаления с орхиэктомией или забрюшинной лимфодиссекцией.
Дифференциальная диагностика
Специалисты при подозрении на новообразование и при жалобах на боли в области мошонка, в паховой области проводят дифференциальную диагностику с другими заболевания, к ним относится:- паховая грыжа,
- варикоцеле,
- туберкулома,
- гематома,
- орхоэпидидимит,
- лимфома,
- метастатическое поражение при других видах опухоли (рак легких, рак предстательной железы, рак кожи).
Осложнения злокачественного новообразования яичка
- хроническая усталость,
- снижение работоспособности,
- метастатическое поражение,
- нарушение сексуальной жизни,
- бесплодие,
- склонность к инфекциям,
- снижение иммунной системы,
- венозная тромбоэмболия (прорастание опухоли в сосуды).
Диагностика
В первую очередь для диагностики опухоли яичек необходимо провести очную консультацию с врачом-урологом. Специалист проводит осмотр тела на наличие признаков заболевания, подробно осматривает органы мошонки, а также параллельно врач уточнит о наличии сопутствующих заболеваний, перенесенных травмах яичек, наличия ранее перенесенных заболеваний, передающихся половым путем.Далее врач по показаниям назначает необходимые исследования. При диагностировании рака яичек дальнейшее лечение проводится под контролем врача онколога.
УЗИ органов мошонки
Ультразвуковое исследование яичек: процедура, при которой звуковые волны высокой энергии (ультразвук) отражаются от внутренних тканей или органов и создают эхо. Эхо-сигналы формируют изображение тканей тела, называемое сонограммой.Визуализация яичек с помощью трансмошоночного ультразвука является основным методом визуализации для выявления рака яичек при подозрении на физикальное обследование. Ультразвуковая визуализация в сочетании с физическим осмотром обеспечивает почти 100% чувствительность в диагностике рака яичка.
Рак яичка подозревается, когда специалист при проведении ультразвукового исследования выявляет гипоэхогенное, солидное, васкуляризованное образование.
Ультразвуковое исследование помогает еще больше сузить круг диагнозов, и радикальная паховая орхиэктомия является окончательным методом постановки диагноза.
Дальнейшие исследования включают определение сывороточных онкомаркеров (АФП, ХГЧ) перед любым вмешательством, включая орхиэктомию (удаление яичка).
Онкомаркеры
 АПФ Альфа-фетопротеин является онкомаркером для взрослых людей и представляет собой гликопротеин, кодируемый геном AFP на хромосоме 4q25. В организме плода это вещество осуществляет транспортировку веществ, необходимых для нормальной жизнедеятельности развивающегося организма. В организм матери АФП попадает через плаценту. Его уровень может зависеть от ряда факторов, включая состояние плацентарного барьера, почек плода и желудочно-кишечного тракта. У взрослого человека повышенный уровень АФП может быть ассоциирован с риском развития патологических изменений печени онкологического характера, а также опухоли яичек. Чем выше уровень альфа-фетопротеина, тем вероятнее развитие злокачественного заболевания.
АПФ Альфа-фетопротеин является онкомаркером для взрослых людей и представляет собой гликопротеин, кодируемый геном AFP на хромосоме 4q25. В организме плода это вещество осуществляет транспортировку веществ, необходимых для нормальной жизнедеятельности развивающегося организма. В организм матери АФП попадает через плаценту. Его уровень может зависеть от ряда факторов, включая состояние плацентарного барьера, почек плода и желудочно-кишечного тракта. У взрослого человека повышенный уровень АФП может быть ассоциирован с риском развития патологических изменений печени онкологического характера, а также опухоли яичек. Чем выше уровень альфа-фетопротеина, тем вероятнее развитие злокачественного заболевания.Человеческий хорионический гонадотропин (ХГЧ) — это химическое вещество, которое образуется тканью трофобласта, которая обычно обнаруживаемой на ранних стадиях развития эмбриона, и которая в конечном итоге станет частью плаценты. Гормон, обнаруживаемый в крови и моче во время беременности. Он также может быть обнаружен в количествах, превышающих норму, у пациентов с некоторыми типами рака, включая рак яичек, яичников, печени, желудка и легких, а также при других заболеваниях. Измерение количества бета-человеческого хорионического гонадотропина в крови или моче больных раком может помочь диагностировать рак и выяснить, насколько хорошо работает лечение рака. Бета-хорионический гонадотропин человека является типом опухолевого маркера.
АФП и ХГЧ экспрессируются не только в опухолях зародышевых клеток, но и в других новообразованиях. Концентрация ХГЧ повышается при нейроэндокринных опухолях, раке почек, легких, головы и шеи, мочевого пузыря и желудочно-кишечного тракта. Было обнаружено, что уровни АФП повышаются при заболеваниях печени.
Уровни онкомаркеров измеряются перед паховой орхиэктомией и биопсией, чтобы помочь диагностировать рак яичек.
КТ органов малого таза и грудной клетки
Все пациенты с опухолями половых клеток яичек рекомендовано пройти визуализацию органов брюшной полости и малого таза с помощью компьютерной томографии (КТ). Пациенты с повышенными сывороточными онкомаркерами (АФП, α-фетопротеин, ХГЧ, хорионического гонадотропина человека) должны быть дополнительно обследованы с помощью компьютерной томографии (КТ) грудной клетки, брюшной полости и таза для постановки диагноза.Лечение
Клиническая стадия важна для определения стратегии ведения пациентов со злокачественными новообразованиями яичек.Все пациенты классифицируются по клиническим стадиям: 0, I, II или III после визуализации и количественного определения опухолевых маркеров.
- Стадия 0 включает пациентов с неоплазией зародышевых клеток in situ.
- Стадия I включает пациентов с опухолью, ограниченной яичком.
- У пациентов при наличии II стадии имеется поражение лимфатических узлов, а у пациентов с III стадией есть отдаленные метастазы.
 Стадия 0: при этой стадии при отсутствии лечения риск перерастания в рак яичка через 7 лет составляет около 70%. При данной стадии необходимо совместное с врачом принятие решений, а варианты лечения включают тщательное наблюдение с помощью УЗИ, орхиэктомии и лучевой терапии. Хотя лучевая терапия в низких дозах (не менее 20 кГр) имеет такие же показатели излечения, как и орхиэктомия, рассеяние на контралатеральное яичко может привести к тому, что до 40% мужчин, получающих лучевую терапию, нуждаются в заместительной терапии тестостероном или испытывают бесплодие.
Стадия 0: при этой стадии при отсутствии лечения риск перерастания в рак яичка через 7 лет составляет около 70%. При данной стадии необходимо совместное с врачом принятие решений, а варианты лечения включают тщательное наблюдение с помощью УЗИ, орхиэктомии и лучевой терапии. Хотя лучевая терапия в низких дозах (не менее 20 кГр) имеет такие же показатели излечения, как и орхиэктомия, рассеяние на контралатеральное яичко может привести к тому, что до 40% мужчин, получающих лучевую терапию, нуждаются в заместительной терапии тестостероном или испытывают бесплодие.Стадия I: при данной стадии показано проведение орхиэктомии (удаление яичка). Это начальная стратегия ведения пациентов. Риск рецидива различается между семиномой и несеминоматозными опухолями, и соответственно различается лечение.
Семинома – это опухоль яичка из герминогенных клеток. Она развивается примерно у 15-18% пациентов с I стадией заболевания после орхиэктомии возникает рецидив без адъювантного лечения. При отсутствии большого объема (>4 см) и инвазии яичка риск рецидива составляет <5%, и адъювантная терапия не показана.
Несеминоматозные опухоли. Риск рецидива без адъювантного лечения при опухолях без лимфоваскулярной инвазии составляет от 14% до 22%. Риск скрытого метастатического заболевания выше, если в первичной опухоли наблюдается лимфоваскулярная инвазия или эмбриональное преобладание. Если речь идет о лимфатической или сосудистой инвазии, существует примерно 50% риск развития метастазов без адъювантного лечения.
Стадия IIA и IIB: первым этапом на этих стадиях идет удаление яичка. Дальнейшее лечение зависит от гистопатологического типа опухоли.
В лечении также применяется химиотерапия и лучевая терапия.
Лучевая терапия — это один из способов лечение рака яичка, при котором используются высокоэнергетические рентгеновские лучи или другие виды излучения для уничтожения раковых клеток или предотвращения их роста. Внешняя лучевая терапия использует аппарат, находящийся вне тела, для направления излучения на область тела, пораженную раком.
Химиотерапия — это вариант лечение рака яичка, при котором используются лекарства для остановки роста раковых клеток, либо путем уничтожения клеток, либо путем прекращения деления клеток. Когда химиотерапия принимается перорально или вводится в вену или мышцу, лекарства попадают в кровоток и могут достигать раковых клеток по всему организму (системная химиотерапия).
Прогноз
Прогноз и дальнейший исход определяется в основном стадией, типом опухоли яичка и наличием сопутствующей патологии у мужчины. Для мужчин с диссеминированными семиномами основной неблагоприятной прогностической переменной является наличие метастазов во внутренние органы, отличные от легких. Опухоль, возникшая в средостении, имеет худший прогноз по сравнению с опухолью, возникшей в яичке. Несколько исследований показали, что больший размер опухоли (по крайней мере, 3-4 см) является предиктором рецидива семиномы.Не занимайтесь самолечением! При обнаружении симптомов, запишитесь на консультацию к онкологу в клинику "УРО-ПРО". Болезнь всегда легче вылечить на ранних стадиях!
Позвоните по телефону +7 (861) 204-16-70 или запишитесь онлайн








